|
30出头的她,走在生命的旅途。原本天清气朗,岁月静好,却因它的出现,陷入无尽的绝望中。它侵入她深深的脑海,盘根驻扎用不断延伸的“触须”作为武器。试图夺走她甜美的语言灵巧的动作和清晰的思维。
它就是恶性胶质瘤!且是高级别的胶质瘤!
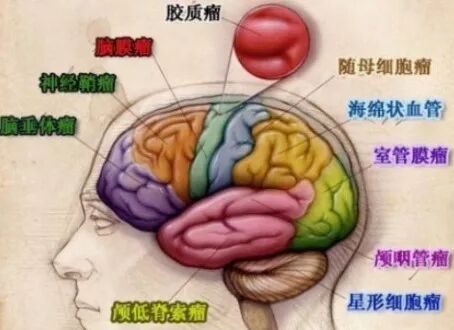
脑胶质瘤确是一颗“毒瘤”,它的每一个特点都散发出挑衅的味道,每一个标签都让人望而生畏!

1.发病率高
胶质瘤是神经外科发病率最高的一个肿瘤疾病,占肿瘤的40%左右,且近30年发生率逐年递增,年增长率约为1.2%,恶性胶质瘤(WHO分类Ⅲ、Ⅳ级)约占所有胶质瘤的77.5%。
2.死亡率高
胶质瘤发病于中枢神经系统,超过一半呈高度恶性,是34岁以下肿瘤患者的第2位死亡原因,其5年病死率在全身肿瘤中位列第三位,仅次于胰腺癌和肺癌。其恶性进展往往伴随运动、语言、感觉等多种功能受损,致残及致死率高,使患者生活和生存质量显著降低,对患者、家属及社会危害极大。
3.复发率高
胶质瘤呈浸润性生长,侵袭方式主要在神经元周围浸润或沿白质纤维侵袭,无明确界限,手术很难完全切除干净。
瘤细胞普遍存在放化疗抵抗,容易复发,且复发时往往伴随着生物学恶性进展,由低级别胶质瘤向高级别胶质瘤转化。
4.手术难度大
按照病理的性质,胶质瘤可分为4级,级别越高越难治疗。手术、化疗+放疗是目前胶质瘤传统的治疗方法,但由于肿瘤的特殊生长部位及生长特性, 一般的手术方式很难将其完全切除干净。尤其像脑干、丘脑这样的特殊部位,位置深,功能较重要,手术更加困难。
因此,越来越多的证据表明,更广泛、精确的手术切除可以延长胶质瘤患者的预期寿命!
面对疾病,人总显得脆弱而无奈。但医学永远闪耀着对生命的敬佑之光,让热爱生命、心怀希望的人遇见温暖与奇迹。
机缘之下,朋友介绍她到惠州市第三人民医院神经医学中心神经外科诊治,也因此迎来了希望的曙光。在那里,李雪松医疗团队为她顺利施行了手术。术后3天复查头颅MR提示:影像学上100%切除肿瘤,未继发任何神经功能障碍!
这与中心先进的仪器设备、超高的技术实力、多学科诊疗模式、精准医疗理念、人文医学理念等是分不开的,然而这次手术的关键点还在于采用荧光引导联合B超技术,并在神经电生理监测下进行。
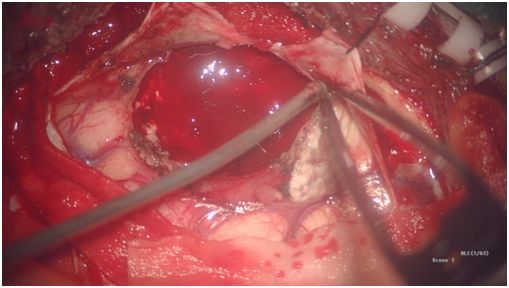
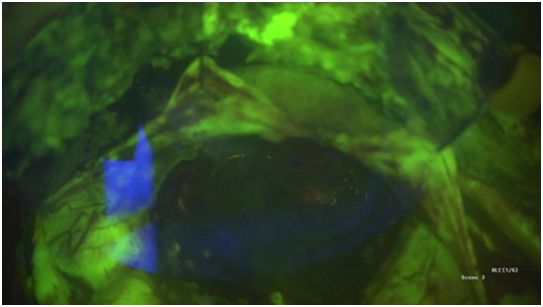
术中黄荧光确定肿瘤边界
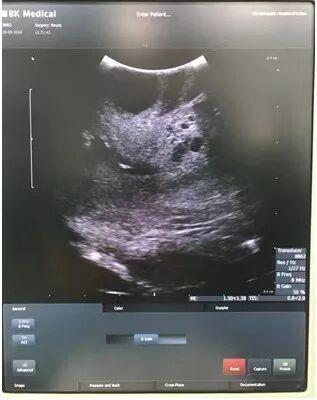
术中B超辅助精准定位
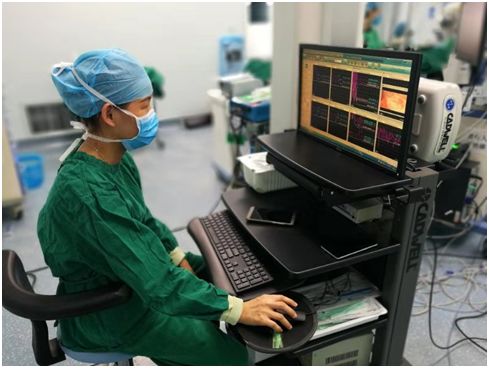
术中应用神经电生理监测,确保功能不受损
目前,惠州三院是粤东地区首个掌握此项技术的单位!
据悉,荧光引导手术(FGS)是一项在胶质瘤术中用来增强肿瘤边缘可视化,精确脑胶质瘤手术切除范围的技术。
专家介绍,胶质瘤的手术疗效与肿瘤切除程度有关。如果切除过多,可能会损伤重要神经组织,造成患者术后偏瘫、失语等神经功能障碍。可如果切除程度不足,残存肿瘤细胞过多,则会阻碍后续治疗的效果。因此,手术焦点主要在于最大限度地切除肿瘤浸润边缘,而荧光引导恰恰能解决这一难题!
荧光引导如何发挥作用?
胶质瘤在浸润性生长过程中,颅内的血脑屏障遭到破坏。手术时将荧光染料由静脉途径给药,通过破坏的血脑屏障进入肿瘤组织内,使肿瘤组织着色,可清楚地分辨肿瘤组织和正常脑组织的界限,客观实时地判断胶质瘤的切除程度,为肿瘤(特别是功能区恶性胶质瘤)的最大程度切除提供了帮助。
利用荧光引导,相当于给胶质瘤披上一身“荧光衣”,让肿瘤细胞暴露无遗,使术者看清在正常白光下看不到的影像,准确判断术中肿瘤(血管)形态、位置,识别肿瘤与脑组织的边界,有助于肿瘤全切。近年来,该技术已成功应用于胶质瘤手术中,成为一种在辅助切除恶性胶质瘤中越来越普遍的技术手段。
一直以来,惠州市第三人民医院神经医学中心都在“以人为本,守护生命”的道路上踏实前进,不断追求卓越,积极进取,攻坚克关,力求为更多的脑科患者带来福音!
|